di Fabrizio Valente *
La metformina è il farmaco di prima scelta nel Diabete Mellito tipo 2, dove può essere utilizzato sia in monoterapia che in associazione con altri farmaci antidiabetici. La metformina fa parte di una classe di molecole definite biguanidi, ed è attualmente l’unica rimasta in commercio, in quanto altri biguanidi, come phenformin e biformi, sono già stati banditi da tempo per l’elevata associazione di complicanze come l’acidosi lattica.
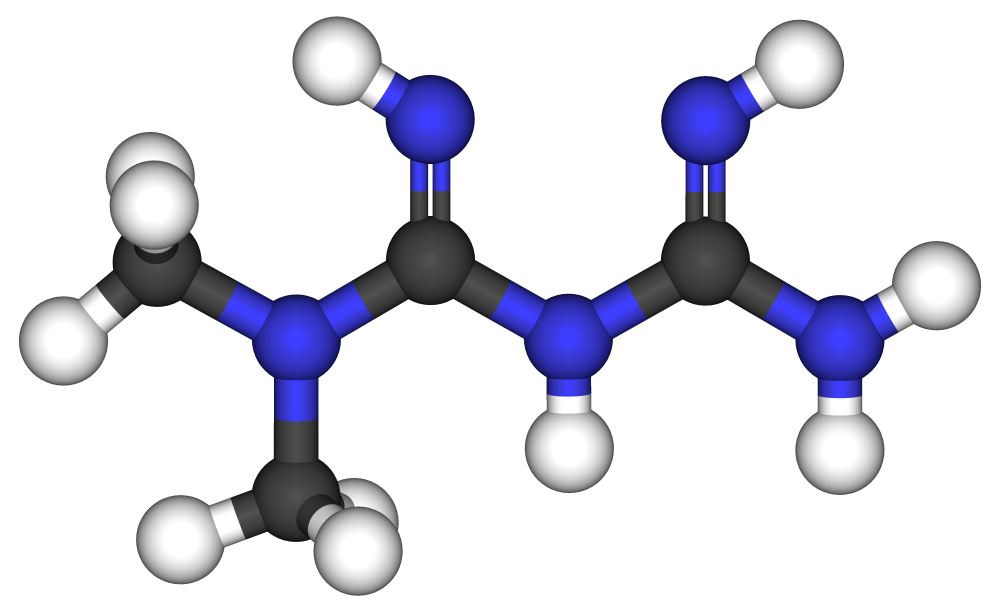
La metformina si assume per via orale, ai pasti, con un dosaggio giornaliero che va da un minimo di 500 mg ad un massimo di 3000 mg. Nel Diabete Mellito tipo 2 l’effetto principale della metformina si esplica con la riduzione della gluconeogenesi epatica, ossia la capacità di inibire il fegato a produrre e rilasciare glucosio in circolo. Inoltre è in grado di aumentare la sensibilità dei tessuti periferici, in particolare il tessuto muscolare, all’azione dell’insulina, ormone di cui i pazienti diabetici tipo 2 hanno una relativa carenza, favorendo così un maggior utilizzo da parte dei muscoli della eccessiva quota di glucosio in circolo. Il terzo ed ultimo effetto della metformina è quello di ridurre l’assorbimento, da parte del tratto digestivo, di zuccheri alimentari. Risulta così la metformina vantaggiosa sotto numerosi aspetti:
[table id=4 /]
Come tutti i farmaci alle azioni benefiche si possono sovrapporre anche effetti avversi che nella maggior parte dei casi sono di lieve entità: sintomi legati alla sfera gastrointestinali come discomfort addominale, nausea, diarrea, vomito e deficit vitaminici in particolare del gruppo B.
È però riportata una rara complicanza legata all’assunzione di metformina definita come Metformin Associated LacticAcidosis (MALA) la cui incidenza è molto bassa: 3-10 eventi/100.000 pazienti per anno di esposizione al farmaco, ma la cui gravità clinica è tale da determinare un’alta mortalità stimata intorno al 30%. Pertanto da parte del medico è necessaria un’attenta valutazione prima di prescrivere la metformina, cercando di individuare i pazienti potenzialmente a rischio di sviluppare acidosi lattica. Tenuto conto che sia il fegato che il rene sono organo preposti all’eliminazione dei lattati, qualunque patologia di questi due organi va tenuta in considerazione.
Infatti la metformina è sconsigliata nei pazienti diabetici tipo 2 che presentano patologie associate quali:
[table id=5 /]
Infatti in questi contesti aumenta in maniera esponenziale il rischio di ridotta escrezione del farmaco e pertanto di acidosi lattica. Tra le patologie a rischio sopracitate quella più significativa è la presenza di insufficienza renale. La tipica presentazione di acidosi lattica secondaria ad intossicazione di metformina, che si può verificare nella pratica clinica quotidiana, è quella di un paziente diabetico che assume regolarmente metformina ma si trova in una condizione di acuzie, talvolta banale, come possono essere febbre, diarrea, vomito, inappetenza che potenzialmente, se prolungata, può determinare ipovolemia /disidratazione. Tale situazione può tradursi in un peggioramento della funzione renale, spesso esacerbato dalla persistente assunzione di altri farmaci potenzialmente nefrotossici quali Aceinibitori/Sartanici, Diuretici ed Analgesici (FANS). Ci potremo così trovare di fronte ad un paziente generalmente poco reattivo, soporoso, data l’ipoglicemia, che lamenta vago e diffuso dolore addominale e nei casi più severi con una spiccata ipotensione che può evolvere verso uno stato di shock.
Gli esami ematochimici evidenziano un quadro di insufficienza renale acuta o cronica riacutizzata, iperpotassemia, acidosi con elevato anion-gap associata ad elevati valori di lattati e bassi valori di bicarbonato. Una volta fatta diagnosi, soprattutto escludendo condizioni con caratteristiche simili quali lo shock settico e l’ischemia intestinale, il primo passo è la stabilizzazione dei parametri vitali del paziente.
Laddove esiste una labilità emodinamica o un rischio elevato di insufficienza respiratoria il paziente viene preso in carico dalla Terapia Intensiva, dove la ventilazione non invasiva, o nei casi più a rischio la ventilazione meccanica, permette di tutelare la funzione respiratoria. Fondamentale è anche l’infusione di liquidi per via endovenosa, dato che solitamente si tratta di pazienti ipoidratati/ipovolemici. In alcuni casi potrà rendersi necessario l’infusione di amine per risolvere più rapidamente lo stato di shock.
Il passo successivo, vista l’acidosi metabolica, è l’infusione per via endovenosa di bicarbonato di sodio, efficace solo nei casi di acidosi lieve, mentre nei casi più gravi risulta necessario l’utilizzo di circuiti extra-corporei per il supporto della funzione renale. Infatti la metformina ha un basso peso molecolare (165 Dalton) ed un irrilevante legame alle proteine plasmatiche, caratteristiche che la rendono facilmente dializzabile.
Pertanto nei casi più severi di acidosi lattica, secondaria ad intossicazione di metformina, l’emodialisi riesce a rimuovere efficacemente dal circolo tale sostanza, a rimuovere lattati, a correggere con l’infusione di bicarbonato l’acidosi, a normalizzare l’iperpotasssemia e, non ultimo per importanza, a vicariare un’inadeguata funzione renale.
Generalmente sono necessarie più di una seduta dialitica per rimuovere l’eccesso di metformina e ristabilire l’omeostasi dell’equilibrio acidobase, dato che questo farmaco ha un medio-elevato volume di distribuzione e pertanto la concentrazione ematica può, in un secondo tempo, aumentare per il passaggio del farmaco dal compartimento extra-vascolare ed intracellulare a quello intra-vascolare.
Seppur relativamente semplice per medici esperti, la diagnosi di acidosi lattica secondaria a intossicazione da metformina, è sempre una diagnosi presuntiva, ossia definita da un’alta probabilità. La certezza diagnostica si potrebbe avere solo misurando la sua concentrazione plasmatica, che se molto elevata rispetto al normale range terapeutico, ci darebbe una diagnosi di certezza. Purtroppo la procedura per la determinazione plasmatica della metformina è complessa, richiede apparecchiature sofisticate quali la cromatografia e tempi lunghi per la processazione del campione. In tale contesto, alla luce del grave quadro clinico, non si può attendere il dosaggio del farmaco ma è obbligatorio iniziare il trattamento. In conclusione il sospetto di acidosi lattica da accumulo di metformina è altamente probabile in un paziente diabetico che assume metformina quando sono presenti 5 criteri:
[table id=6 /]
In questo contesto il ruolo del Nefrologo è fondamentale per la diagnosi e per il trattamento. Ma siccome è la prevenzione che permette di raggiungere i migliori risultati in Medicina, ancora più centrale è il ruolo dei medici che prescrivono con appropriatezza la metformina e soprattutto che dedicano tempo ed energia ad educare il paziente ad un corretto utilizzo del farmaco ed alla sospensione della metformina nel caso di eventi acuti intercorrenti.
* Dott. Fabrizio Valente
U.O.C. di Nefrologia e Dialisi Ospedale Santa Chiara di Trento
[Articolo contenuto in Rene&Salute Anno XXXIII – Novembre 2018 – n. 3/4, pp. 16-17.]


